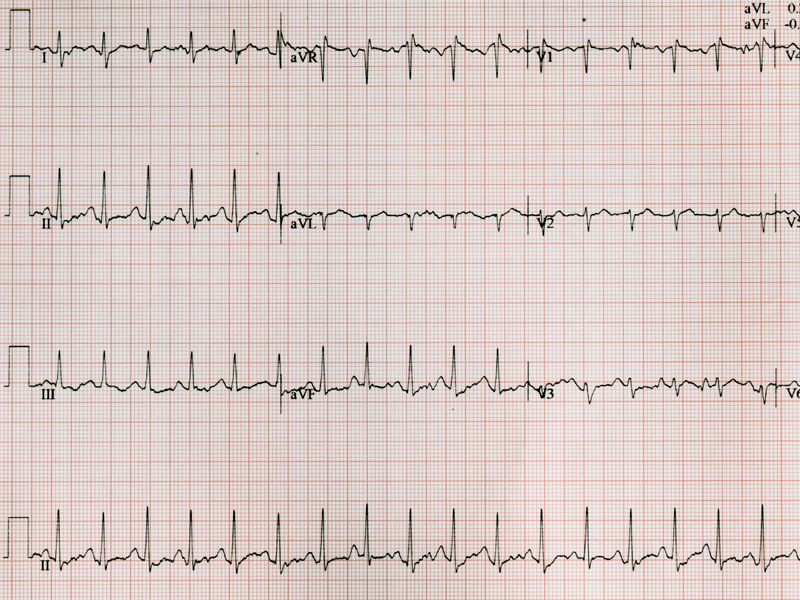
Zawał serca widoczny jest na zapisie EKG. Warto jednak przyjrzeć się tej kwestii nieco bliżej, odnosząc się między innymi do IC - EKG, jakim jest elektrokardiograficzny zapis wewnątrzwieńcowy w porównaniu do zapisu nasierdziowego. Jeden i drugi wykazuje spore zbieżności, dlatego też warto temu tematowi przyjrzeć się nieco bliżej. Gdzie zauważalne są największe różnice? Jak wygląda zapis EKG wewnątrzwieńcowy, a jak wygląda zapis EKG przezklatkowy?
Jaki zapis EKG dla zawału serca ma kluczowe znaczenie?
Po zawale mięśnia sercowego, kluczowe znaczenie odgrywa przede wszystkim klasyczne badanie EKG, z kolei wewnątrzwieńcowe stanowi formę jego uzupełnienia, bowiem to właśnie on jest w stanie zarejestrować potencjały, które w przezklatkowym EKG nie byłyby widoczne. Największe też zbieżności między IC - EKG, a elektrokardiografią przezklatkową, zauważyć można dla odprowadzeń w obrębie wolnej ściany lewej aorty.
Trudno jest więc jednoznacznie określić, który będzie bardziej sprawdzony, jeśli w grę wchodzi zawał serca. Jeden i drugi stanowi najlepszy sposób na to, by móc potwierdzić ten stan chorobowy, jak również i ocenić zasięg problemu, jaki on spowodował.
Kiedy używany jest przezklatkowy zapis EKG?
Tradycyjny, przezklatkowy zapis EKG wykorzystywany jest w kardiologii niezwykle często. Dotyczy między innymi takich sytuacji, jak:
- Zaburzenia rytmu serca
- Zaburzenia przewodnictwa
- Niedokrwienie mięśnia sercowego
- Zaburzenia elektrolitowe i metaboliczne
EKG serca daje możliwość zarówno postawienia diagnozy, jak również jej wykluczenia, ale także i kontrolowania pracy serca przy leczeniu konkretnej przypadłości. Aby sprawdzić czynność elektryczną serca, na ciele pacjenta umieszcza się w odpowiednich miejscach elektrody EKG, dzięki którym to aparat wykonuje odpowiedni zapis i pozwala lekarzowi tę czynność elektryczną zobaczyć. Prawidłowy składa się między innymi z dwóch procesów - depolaryzacji i repolaryzacji. Tworzony zapis EKG to załamki i fale, które są pochodną właściwości czynnościowych w obrębie potencjałów błonowych, które dotyczą i komórek przedsionków i komór mięśnia sercowego.
W jaki sposób tworzy się zapis EKG?
Zapis EKG odbywa się przede wszystkim dzięki funkcji elektrycznej lewej komory. Ta składa się między innymi z warstwy wsierdzia i nasierdzia. Pierwsza znajduje się daleko od elektrod, które zapisują potencjał elektryczny, druga jest bliżej elektrod. Patrząc więc w tym aspekcie na potencjał wsierdziowy i nasierdziowy, ten stanowi ich sumę w odniesieniu do potencjału czynnościowego lewej komory. Warto oczywiście zaznaczyć tutaj fakt, że ta suma potencjałów dotyczy zarówno EKG przezklatkowego, jak również i IC-EKG.
Przejdźmy jednak do samego zapisu i procesu jego tworzenia. Depolaryzacja komór serca widoczna jest przez kompleks QRS, repolaryzacja z kolei jako krzywa od końca zespołu QRS do końca załamka T lub fali U. Sama repolaryzacja następuje od miejsca przeciwnego, niż sama depolaryzacja, w warstwie nasierdziowej. Takie działanie skutkuje pojawieniem się dodatniego załamka T. Ten jest dodatni w odprowadzeniach lewokomorowych, a ujemny z kolei w odprowadzeniach przeciwnych.
Zapis przezklatkowy i wewnątrzwieńcowy
Patrząc na krzywą EKG dla zapisu przezklatkowego i wewnątrzwieńcowego w odniesieniu do wolnej ściany lewej komory, pierwszym wychyleniem jest depolaryzacja przedsionka tworząca załamek P, a następnie po jego zakończeniu tworzy się linia izoelektryczna, biegnąca od końca załamka P do początku zespołu QRS. Ta odpowiada między innymi za przewodzenie bodźca przez:
- węzeł przedsionkowo - komorowy
- pęczek Hisa i jego odnogi
Następnie po kompleksie QRS występuje krótka linia izoelektryczna, określana jako odcinek ST. Po nim następuje dodatni załamek T i na końcu, choć nie zawsze fala U odpowiedzialna za repolaryzację mięśni brodawkowatych. Po całym tym zapisie EKG czyli po zakończeniu skurczu komór i do czasu skurczu przedsionka, tworzy się linia izoelektryczna odpowiadająca fazie odpoczynku miocytów.
Zapis przezklatkowy i wewnątrzwieńcowy - różnice
Woltaż potencjałów EKG jest odwrotnie proporcjonalny do odległości elektrody od serca, w związku z czym sam zapis przezklatkowy EKG serca jest zdecydowanie mniej dokładny i czuły, niż sam IC- EKG, a więc badanie wewnątrzwieńcowe. Ten drugi zdecydowanie łatwiej jest w stanie wykryć i to zarówno, jeśli chodzi o mały stopień niedokrwienia miokardium, jak również i duże niedokrwienie dotyczące wąskiego obszaru mięśnia.
W przypadku 12 - odprowadzeniowego EKG, widoczny jest trójwymiarowy obraz serca . Aby go w pełni obejrzeć, należy spojrzeć na całość z różnych stron. Wykonując z kolei badanie EKG wewnątrzwieńcowe, tutaj można dokładnie zbliżyć każdy, interesujący lekarza fragment serca po zawale. Z racji tego, że w zwykłym badaniu EKG sumują się wektory elektryczne, obraz ten staje się wtedy zamazany i zatarty, co uniemożliwia tak dokładne obejrzenie pracy danego fragmentu, jak to ma miejsce w przypadku IC-EKG. Idąc dalej, IC-EKG na niemal każdej płaszczyźnie wykazuje czułość zdecydowanie większą, niż elektrokardiografia klasyczna. Jedyną różnicą może być fakt, że z racji tego, iż elektroda w wewnątrzwieńcowym zapisie obejmuje mały obszar serca, nie zawsze możliwy jest w odczycie zapis niedokrwienia, gdzie w porównaniu do zwykłego EKG jest jak najbardziej widoczny.
Zapis wewnątrzwieńcowego EKG serca - wiele niejasności
W przypadku badania IC-EKG zauważyć można przede wszystkim obecność głębokiego załamka S, jak również i dwufazowej fali T. Nie jest jednak jednoznacznie określone, czy to ten zapis czy może zwykłe EKG, gdzie tego nie ma, jest prawidłowe czy też nie. Dużo sprzeczności zauważyć można także między innymi w przypadku woltaży załamka R. Patrząc na przeprowadzone w tym zakresie badania eksperckie, zauważyć można było, iż załamek R był wysoki. Niestety, ale w przypadku zawału, też tak powinno być, ale niestety osoby po zawale nie miały jednoznacznie ukazanego wzrostu załamka R. U jednych bowiem był on wysoki, u innych niski. Kolejna rzecz- fala J. Jest to zazębienie za zespołem QRS. Dotyczy ono przede wszystkim hipotermii, jak również i hiperkalcemii. Obecność fali J może być związana z większym prawdopodobieństwem wystąpienia częstoskurczu komorowego czy też migotania komór. I tutaj kolejne nieścisłości. Jedne badania pokazały, że fala J pojawia się przy zawale, inne z kolei, ukazały wygenerowanie fali J, która dalej przeszła w siodełkowate uniesienie odcinka ST. Następne mamy odstęp QT, który widoczny jest dokładnie w ostrej fazie zawału. Ten w wyniku angioplastyki wieńcowej ulega skróceniu. Tutaj jednak zbieżności nie ma. Co więcej, ukazano, iż w zapisie IC-EKG to skrócenie QT pojawia się znacznie szybciej, niż w zapisie przezklatkowym. I ostatnia fala U, określająca ostatnią fazę repolaryzacji komór. Jeśli stężenie potasu jest prawidłowe, to widoczne jest małe ugięcie linii izoelektrycznej za załamkiem T. Jeśli chodzi o EKG spoczynkowe, widoczna ujemna fala U może wynikać z choroby mięśnia sercowego, nadciśnienia tętniczego, wad zastawki i przewlekłego niedokrwienia. Jak to się więc ma do IC - EKG? W stosunku do zapisów powierzchniowych, tutaj fala U jest widoczna zdecydowanie bardziej.
Nie można jednoznacznie odpowiedzieć na pytanie, które badanie EKG serca będzie lepsze. Na pewno IC - EKG nie powinno stanowić jedynego badania, ale też i nie należy z niego rezygnować. Najlepiej przy zawale sprawdza się tradycyjna elektrokardiografia, a badanie wewnątrzewieńcowe, powinno być doskonałym jego uzupełnieniem. W chwili obecnej jest ono jeszcze mało rozwinięte, ale dzięki dużym jego możliwościom, być może zaowocuje to kolejnymi zastosowaniami klinicznymi i jeszcze większą pracą właśnie nad perfekcyjnym dopracowaniem zapisu IC-EKG, zarówno przy zawale, jak również i w innych chorobach serca.