Jak dochodzi do zawału?
Powszechnie wiadomo, że upośledzenie ukrwienia serca może być bardzo niebezpieczne w skutkach. Kardiomiocyty jak i inne komórki, żeby przeżyć, potrzebują tlenu. Gdy go brakuje, komórki mogą ,,przełączać” się na metabolizm beztlenowy, ale jest on o wiele mniej wydajny. Ponadto ,proces ten, prowadzi do zakwaszenia. W takiej sytuacji dochodzi do nagromadzenia się szkodliwych metabolitów, a jeśli ukrwienie nie wróci do normy-do śmierci komórek.
Niedokrwienie jest spowodowane zazwyczaj przez miażdżycę lub zakrzep w naczyniach wieńcowych, co prowadzi do niedotlenienia i przedłużenia się czasu repolaryzacji. Badanie EKG jest bardzo czułą metodą wykrywania zawału, nawet takiego który przebiega bez objawów klinicznych. Dynamiczny postęp w rozwoju elektrokardiografii sprawiał, że obecnie tworzy się aparaty stosowane w terapii groźnych dla życia zaburzeń rytmu serca, mogących skutkować migotaniem komór.
Co dzieje się w sercu?
Załóżmy, że zakrzep zamyka światło któregoś z odgałęzień naczyń wieńcowych. Zamknięcie tętnicy wieńcowej spowoduje że krew przestanie płynąć do określonych obszarów serca. W efekcie w mięśniu dojdzie do martwicy. Jej rozległość będzie zależeć między innymi od czasu trwania zawału. Dlaczego tak się dzieje? Warto wiedzieć, że naczynia wieńcowe mają charakter naczyń końcowych, zatem dla serca nie ma innej drogi (brak krążenia obocznego) ratującej przed martwicą.
Zawał serca - objawy
Do objawów zawału zaliczamy: bladość skóry, ból w klatce piersiowej, zawroty głowy, drętwienia kończyn, zimne poty.
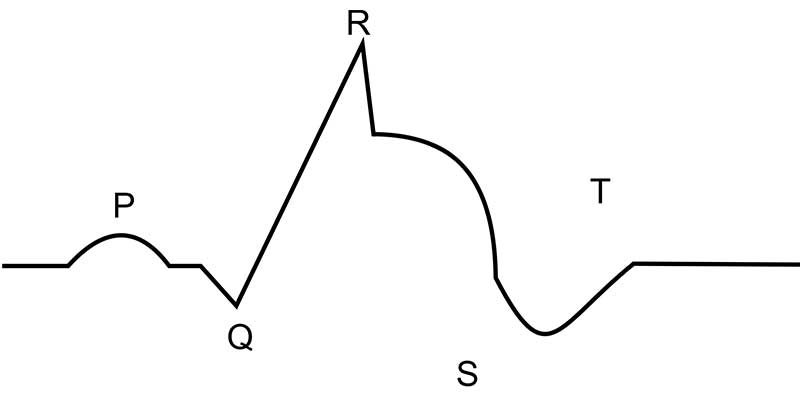
Podstawowy obraz
Nie ma wątpliwości, że zmiany w EKG w obrazie zawału są złożone i będą się zmieniać w trakcie jego trwania.
Tam gdzie pojawia się martwica, rozpościera się warstwa uszkodzenia.
W EKG lekarz dostrzeże obniżenie się odcinka ST i odwrócenie lub dwufazowość załamka T. Na zewnątrz od martwicy, obserwujemy strefę niedokrwienia.
Dokładnie w tym samym miejscu w którym odnajdujemy strefę martwicy znajdziemy szeroki i silnie wychylony w dół od linii izoelektrycznej załamek Q. Świadczy to o tym, że w martwiczo zmienionym mięśniu sercowym nie dochodzi do depolaryzacji.
Odcinek ST unosi się kiedy w sercu dochodzi do zaburzeń repolaryzacji w wyniku uszkodzenia i niedokrwienia. Dopiero później zaobserwować można odwrócenie symetrycznego załamka T. Kiedy dojdzie do rozwoju blizny, tam gdzie wystąpiła martwica pozawałowa, w EKG zmiany częściowo ulegną cofnięciu. W miejscu w którym doszło do zawału nie widać aktywności elektrycznej, co manifestuje się głębokim załamkiem Q, odwróconym załamkiem T, natomiast odcinek ST się wyrówna.
Strefy niedokrwienia, uszkodzenia i zawału
W strefie niedokrwienia potencjał jest bardziej ujemny niż potencjał otaczającej go tkanki. Dlatego, też, widzimy obniżenie odcinka ST i odwrócenie załamków T. Odpowiada za to nieprawidłowa repolaryzacja.
W miejscu uszkodzenia, nie dochodzi do całkowitej repolaryzacji, dlatego potencjał będzie bardziej dodatni niż otoczenia. Widać uniesienie się odcinka ST, za to załamki T pozostaną odwrócone.
Zawał a załamki Q
W przypadku zawału w zapisie EKG, wyróżniamy dwa ich główne rodzaje: zawał z załamkiem Q i bez załamka Q. Okazuje się, że na podstawie pojawiania się załamków Q w zapisie EKG nie można jednoznacznie określić czy zawał jest pełnościenny czy też nie. W prawidłowym mięśniu sercowym przewodzenie odbywa się przy udziale włókien Pourkinjego w kierunku od wsierdzia do nasierdzia. Gdy dochodzi do zawału martwica obejmuje te włókna, a one tracą swoje funkcję. Pobudzenie wtedy następuje za pośrednictwem sąsiadujących ze sobą komórek, dzieje się to powoli. Dochodzi do opóźnienia, przez chwile w obszarze otaczającym zawał powstaje ,,przerwa”, zwana również ,,oknem”. Elektroda rejestruje niezrównoważony wektor z przeciwległej ściany, co manifestuje się jako załamek Q. W zawałach pełnościennych jest on mniejszy .
We wczesnej fazie zawału różnicowanie opiera się o wygląd odcinka ST, a nie załamka Q. Ponieważ istnieją zawały na tyle małe, że nie zaobserwujemy uwidocznienia załamka Q, ale pojawi nie obniżenie odcinaka ST lub zmiany w załamku T. Zazwyczaj lekarze zlecają badania stężenia markerów zawału. Zawał nie pozostawiający załamków Q, nazywamy zawałem bez załamka Q. Na postawie obecności lub braku załamka Q nie możemy określić czy zawał jest czy nie jest pełnościenny. Zwraca się na to uwagę w celach prognostycznych. Pacjenci z zawałem z załamkiem Q wykazują większą śmiertelność w ostrej fazie, natomiast tacy w których obrazie EKG on nie występuję mogą charakteryzować się większą śmiertelnością długoterminową przy braku natychmiastowego i zdecydowanego leczenia.
Ewolucja zawału w EKG
We wczesnej fazie niedokrwienia dochodzi najpierw do odwrócenia załamków T. Następnie obserwujemy uniesienie odcinka ST (tu na chwile może zniknąć odwrócenie załamków T). Później pojawiają się załamki Q.
Po zakończeniu ostrej fazy zawału zaczynają się pojawiać cechy świadczące o jego przebyciu. Należą do nich: zanikanie uniesienia odcinka ST, który zrównuje się z linią izoelektryczną, załamki T stają się ponownie dodatnie, natomiast załamki Q pozostają, co związane jest z wytworzeniem się blizny. Taki obraz możemy zaobserwować nawet po tygodniach od epizodu zawałowego.